Ратушна Світлана Олегівна
Вінницький інститут «Україна»
м.Вінниця
Науковий керівник : Куц-Бурдейна Олександра Олександрівна
Вінницький інститут «Україна»
м.Вінниця
Актуальність проблеми лікування та реабілітації хворих із хронічними неспецифічними захворюваннями легень має велике не тільки медичне та соціально-економічне значення, що пов'язано з поширеністю цієї патології і зі значною шкодою для здоров'я (через інвалідиза-цію, втрату працездатності), а також: зі значенням для відновлення здоров'я та спроможності до праці.
Ключові слова: фізична реабілітація, лікувальна фізична культура, масаж, фізіотерапія.
Методи і методики фізичної реабілітації (ФР) при неспецифічних захворюваннях бронхолегеневої системи у дітей молодшого шкільного віку є дуже важливими для оздоровлення вказаної категорії населення у зв’язку з їх розповсюдженістю.
Лікувальну фізичну культуру (ЛФК) при захворюваннях органів дихання слід застосовувати на всіх етапах ФР. При виборі методики і форм занять ЛФК (визначення режиму рухової активності) потрібно вельми ретельно оцінювати стан органів дихання та системи кровообігу. Слід широко використовувати спеціальні дихальні вправи, вольове кероване статичне, динамічне та локалізоване дихання. Хворих потрібно навчити довільній зміні частоти, глибини та типу дихання, подовженому видиху, який може додатково збільшуватися завдяки промовлянню звуків та їх сполучень. Для виконання спеціальних дихальних вправ слід правильно обирати вихідне положення хворої дитини, що дає змогу посилити вентиляцію в обох чи в одній легені, верхній, нижній або середній її частині [7; 5].
Лікувальний масаж і фізіотерапію доцільно застосовувати на всіх етапах ФР. Вони урівноважують основні нервові процеси ЦНС, підвищують її рефлекторну функцію, рефлекторно впливають на процес дихання, вентиляцію, газообмін.
При захворюваннях органів дихання слід застосовувати інгаляцію аерозолями (електроаерозолями), аероіоно-, спелеотерапію, солюкс, УФО, медикаментозний електрофорез, УВЧ-терапію, індуктотермію, мікрохвильову терапію, діадинамотерапію, хвойні, кисневі, вуглекислі ванни та ванни за Гауффе, зігріваючі компреси, обтирання, душ, купання, кліматолікування [14; 3; 8; 7].
Механотерапію доцільно застосовувати на післялікарняних етапах ФР у вигляді занять на тренажерах для підвищення функцій дихальної системи, ССС і фізичної працездатності. Доцільним є використання РГГ, загальнозміцнюючих фізичних вправ, вправ на розслаблення, рухливих ігор, елементів аутогенного тренування, методів кінезітерапії, флатер-терапії, що підвищує ефективність дренажу бронхіального дерева у пацієнтів з хронічними захворюваннями легень різної етіології. Рекомендується одночасне проведення інгаляційної та флатер-терапії [1, с 29].
Рекомендовано методику використання восьми точок клопф-масажу у чотирьох послідовних дренажних положеннях. Впливаючи на ці точки, можна досягти високої дренажної ефективності. Постукування має здійснюватися з «середньою» силою: з одного боку, удари мають бути досить сильними для того, щоб викликати вібрацію і «відрив» мокротиння від стінки бронхів; з іншого — вони не повинні спричинювати больових відчуттів та інших неприємних емоцій у пацієнта [7].
Для забезпечення високої ефективності у комплексній ФР слід використовувати технологію та засоби ІХТ («ІХТ-Поріг» і «ІХТ-Колбун»), яка практично не має протипоказань, проводиться як основний або додатковий засіб, ефективно використовується для надання невідкладної допомоги та лікування гострих станів.
У дослідженні брали участь хворі, захворювання в яких було поза загостренням, тобто щоденні симптоми були мінімально виражені, потреба у застосуванні препаратів для швидкої допомоги не перебільшувала кількох разів на тиждень, відмічалися дні із «добрим» ранковим ПОШв и д 1–2 рази на тиждень, були рідкі нічні симптоми, мінімальним було зниження фізичної активності, пов’язане із захворюванням. Кількість досліджуваних N = 30.
Нами розроблено і введено в дослідження спеціальний комплекс, який включав:
- лікувальну фізичну культуру;
- масаж;
- фізіотерапевтичні методи, інгаляції;
- дихальну гімнастику.
Як додатковий метод рекомендувалося плавання.
Для дослідження було взято групу дітей з 10 осіб після стаціонарного лікування віком від 10 до 15 років. Для них була складена програма фізичної реабілітації на прискорене одужання та полегшення загального стану дитини. Реабілітація проводилася за винятком відповідних протипоказань.
Протипоказаннями були: температура тіла, вища за 37°С, гострі алергічні реакції тощо.
Застосування фізичної реабілітації
Лікувальна фізична культура проводилася один раз на день по 10–15 хв, з метою досягнення пришвидшеного розсмоктування запального процесу у бронхах, попередження його переходу в хронічну форму, поліпшення функцій зовнішнього дихання дитини, зменшення больового відчуття при кашлі, а також поліпшення бронхіальної прохідності. Лікувальна фізична культура сприяла відновленню імунологічного статусу дитини. До занять було включено рухи кінцівками, спеціальні дихальні вправи та вправи на розслаблення м’язів дитини, паузи для відпочинку. Вправи виконувались у повільному темпі з неповною амплітудою рухів, з кожним наступним заннятям вправи прискорювались. При виконанні вправ увага дітей зосереджувалася на подовженому видиху [11; 12, с 78; 32].
Дозовані фізичні вправи мали значний терапевтичний ефект у дітей із патологією системи дихання. Фізичні вправи при їх лікувальному застосуванні рефлекторно сприяли поліпшенню газообміну в легенях та гуморально збуджували дихальні центри.
Нервовий механізм відіграє провідну роль у регуляції дихання при фізичних вправах. Експериментально доведено, що перед початком та під час м’язової роботи:
а) умовно-рефлекторно посилюється дихання. Це відбувається за таким механізмом: дозовані спеціальні фізичні вправи, які збігалися з фазами дихання (рухи руками, ногами, тулубом), ставали умовними подразниками дихального центру і рефлекторно викликали прискорення й поглиблення дихання;
б) велику роль у регуляції процесу дихання відіграє носо-легене-вий рефлекс, що виникає при диханні через ніс дитини. Подразнення рецепторів у верхніх дихальних шляхах рефлекторно призводять до розширення бронхіол і поглиблення дихання;
в) на регуляцію дихання в дітей при виконанні фізичних вправ значний вплив справляє стан кори головного мозку. Вона визначає не лише пусковий, а й коригуючий вплив, оскільки протягом виконання всієї фізичної роботи відбуваються відповідні зміни темпу і ритму дихання. Такі корекції здійснюються не лише умовно-рефлекторно, а й із включенням свідомості [5, с 31].
Гуморальний механізм нормалізації та процесу газообміну, збудження дихального центру при виконанні фізичних вправ полягає у такому: при виконанні фізичних вправ у дітей активізується обмін речовин у м’язах, внаслідок чого у кров надходить більша кількість СО2 і молочної кислоти, які подразнюють дихальний центр.
Під впливом фізичних вправ у дітей значно поліпшується крово-та лімфообіг у легенях і плеврі, що сприяє активізації регенеративних процесів та попереджує такі ускладнення, як утворення спайок і сполучної тканини, емфіземи.
Спеціально дібрані вихідні положення при виконанні фізичних вправ поліпшують дренажну функцію легень і сприяють видаленню з бронхів та альвеол слизу та гною — і це вже при третьому занятті лікувальної фізичної культури.
Дихальні вправи спрямовані на максимальне розширення грудної клітки та посилення допоміжної роботи діафрагми в дитини.
Завданнями лікувальної фізичної культури при пневмонії (5 дітей) було:
- посилення крово- та лімфообігу в легенях з метою розсмоктування ексудату та запобігання ускладненням;
- профілактика утворення спайок у порожнині плеври;
- посилення трофічних процесів у легеневій тканині.
На заняттях використовуються загальнорозвивальні гімнастичні вправи в різних вихідних положенях. Фізичні вправи діти виконують з великою амплітудою. Включаються вправи з предметами. Поступово застосовуються ходьба в середньому та прискореному темпі, біг «підтюпцем» із частими паузами для відпочинку та дихальних вправ.
Спеціальними фізичними вправами після гострої пневмонії є: повороти, нахили, розгинання, обертання тулуба з різними рухами руками та глибокими вдихами і видихами. Дозування вправ 6–12 разів, темп — середній.
У результаті дозовані фізичні вправи поліпшують функціональний стан дітей із патологією бронхоленевої системи. У дітей було включено до занять ЛФК ходьбу, плавання, оскільки саме при застосуванні цих засобів на другому занятті поліпшилась функція дихального апарату. Однак, враховуючи понижену функціональну пристосованість дитячого організму до фізичних навантажень, не рекомендується проводити вправи у великому дозуванні: оптимальна кількість повторень становить 4–6 разів. Загальнорозвивальні вправи мають чергуватися з дихальними для дрібних і середніх м’язових груп; 2–4 рази — для великих м’язових груп та 3–4 рази — для спеціальних вправ на дихання. Темп виконання вправ має бути повільним.
Курс лікувальної фізичної культури становить 20 днів.
У п’ятьох дітей, які перехворіли на пневмонію, була використана лікувальна фізична культура, що була спрямована на:
посилення крово- та лімфообігу у легенях дітей з метою розсмоктування ексудату та профілактики ускладнень;
- запобігання утворенням спайок у порожнині плеври;
- посилення трофічних процесів у легеневій тканині.
На заняттях з лікувальної фізичної культури використовувалися загальнорозвивальні гімнастичні вправи для дітей у різних вихідних положеннях. Фізичні вправи виконувались з великою амплітудою. Включалися вправи з предметами. Поступово застосовувалася ходьба в середньому та прискореному темпах, біг «підтюпцем» із частими паузами для відпочинку дитини та дихальних вправ.
Спеціальними фізичними вправами після перенесеної гострої пневмонії були повороти, нахили, розгинання, обертання тулуба з різними рухами руками та глибокими вдихами та видихами. Дозування вправ 6–12 разів, темп середній. Курс тривав 20 днів, один раз на день.
Додавання комплексної програми фізичної реабілітації до базисної терапії хворих на хронічний бронхіт сприяло позитивній динаміці клінічних симптомів захворювання (табл. 1).
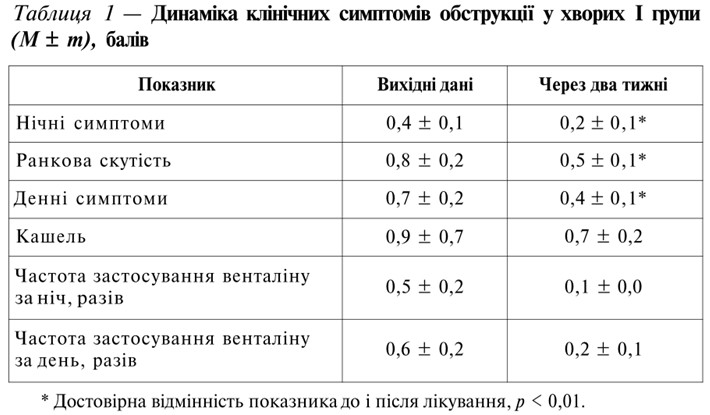
(0,4 ± 0,1) балів, р < 0,01) — вже через 3 тижні лікування. Відзначилася виражена тенденція до зменшення потреби в бронхолітиках для зняття гострих симптомів — з (0,5 ± 0,2) до (0,1 ± 0,01) разів за ніч і з (0,6 ± 0,2) до (0,2 ± 0,1) разів за день.
У групі порівняння достовірної динаміки понижених клінічних симптомів обструкції визначено не було (табл. 2). Вихідні дані залишалися практично на вихідному рівні, а частота застосування венталіну мала тенденцію до збільшення.
Показники ФЗД у досліджуваних хворих перед початком дослідження перебували у межах норми, середній FEV1 у хворих першої групи становив (87,2 3,1)%, після закінчення курсу лікування спостерігалося значне збільшення цього показника — до (101,9 1,8)%, р < 0,05 (табл. 3).
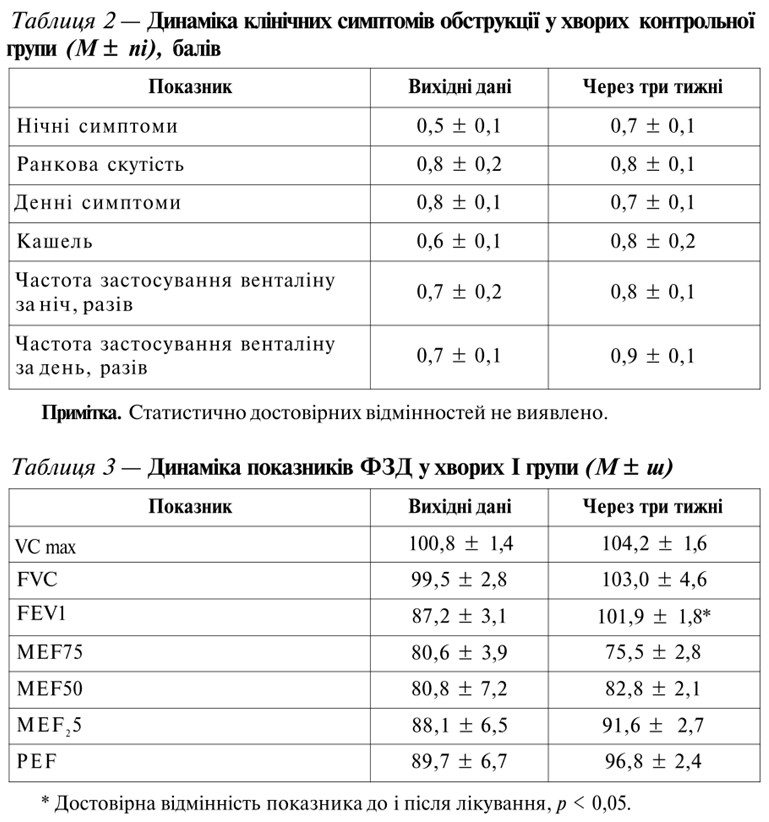
У контрольній групі достовірної динаміки досліджуваних показників не визначалося.
Добова варіабельність ПОШ в и д зменшувалась і становила в І групі (19,6 ± 2,2)%, після лікування — (5,8 ± 1,2)%, р < 0,05. У ІІ групі цей показник до лікування становив (17,9 ± 2,6)%, після лікування — (15,3 ± 3,9)%, що не було достовірним.
Отже, включення розробленої комплексної програми фізичної реабілітації до основного лікування хворих вже через три тижні сприяло достовірному поліпшенню клінічних симптомів захворювання (нічних, денних симптомів, ранкової скутості), що привело до зменшення потреби у бронхолітичних препаратах, покращання показників зовнішнього дихання і зменшення добової варіабельності П О Ш в и д .
Під час роботи було проведено дослідження літературних та інформаційних джерел щодо існуючих методів ФР дітей із захворюваннями на бронхіальну астму та інші найбільш поширені неспецифічні захворювання бронхолегеневої системи, а також було проаналізовано організаційно-методологічні основи ФР, особливості лікувальних фізичних чинників, розглянуто загальну характеристику дихальної системи людини та фізіологічні основи реабілітації дихальної системи, проаналізовано основні особливості захворювань органів дихання.
Проаналізовано методики кінезітерапії й інноваційних технологій та флатер-терапії, клопфмасажу, дренажних положень тіла, інформаційно-хвильової терапії для використання у ФР.
На підставі проведеного аналізу існуючих методів ФР запропоновано й обґрунтовано комплексне використання традиційних й інноваційних методів і технологій, флатер-терапії, клопфмасажу, технологій і засобів інформаційно-хвильової терапії, апаратні методи для підвищення ефективності реабілітаційних заходів.
Література
1. Бокша В. Г., Богуцький Б. В. Фізичні фактори у профілактиці та лікуванні захворювань органів дихання // Курортологія і фізіотерапія. — М. : Медицина, 1985. — Т.2. — С. 69–100.
2. Бонев Л., Сленчев П., Банков С. Руководство по кинезиотерапии. — София, 1978. — 357 с.
3. Бубновский С. М., Практическое руководство по кинезиотерапии. — М., 2000, 240 с.
4. Василаки А. Ф. Лечебное питание в санаториях-профилакториях. — Кишинев: Картя Молдовеняскэ, 1989. — С.120–130.
5. Василаки А. Ф., Килиенко З. В. Лечебное питание: справочник. — Челябинск : Южн.-Урал. кн. изд-во, 1991. — 223 с.
6. Васечкин В. И. Справочник по массажу. — СПб. : Лань, 2000. — 256 с.
7. Васечкин В. И. Сегментарный массаж. — СПб. : Лань, 1997.
8. Винокуров Д. А. Лечебная физическая культура. — Л. : Медицина, 1969.
9. Готовцев П. І., Суботін А. Д., Селіванов В. П. Лікувальна фізкультура і масаж. — М. : Медицина, 1987. — 304 с
10. Горовенко Г. Г. и др. Хирургическое лечение заболеваний легких у больных пожилого возраста. — К. : Здоровье, 1975. — 144 с.
11. Готовцев П. И., Субботин А. Д., Селиванов В. П. Лечебная физкультура и массаж. — М. : Медицина, 1987. — 304 с.
12. Гладышева А. А. Анатомия человека: учебник для техникумов. — М., 1977. — 343 с.
13. Гладышева А. А., Никитюк Б. А. и др. Анатомо-антропологические характеристики велосипедистов. — М., 1991. — 85 с.
14. Дунаевский Г. А. Классификация диетических продуктов. Рациональное питание. — К, 1983. — Вып.18. — С.105–107.

